RAGAM
Catat, Ini Operasi yang Tidak Ditanggung BPJS Kesehatan

AKTUALITAS.ID – BPJS Kesehatan melalui program Jaminan Kesehatan Nasional (JKN) selama ini menjadi andalan jutaan masyarakat Indonesia untuk memperoleh layanan kesehatan dengan biaya terjangkau. Namun demikian, masih banyak peserta yang beranggapan seluruh tindakan medis, termasuk operasi, otomatis ditanggung BPJS Kesehatan. Faktanya, tidak semua jenis operasi dapat dibiayai.
BPJS Kesehatan hanya menanggung tindakan medis yang memiliki indikasi klinis dan dilakukan sesuai ketentuan JKN. Operasi akan dijamin apabila diperlukan untuk menyelamatkan nyawa, memulihkan fungsi tubuh, atau mencegah kondisi kesehatan yang lebih serius, serta mengikuti prosedur pelayanan yang berlaku.
Sebaliknya, BPJS Kesehatan tidak menanggung operasi yang dilakukan di luar ketentuan. Salah satunya adalah operasi akibat kecelakaan lalu lintas atau kecelakaan kerja. Untuk kasus tersebut, pembiayaan menjadi tanggung jawab skema perlindungan lain, seperti Jasa Raharja atau jaminan kecelakaan kerja.
Operasi yang bersifat kosmetik atau estetika juga tidak termasuk dalam cakupan pembiayaan BPJS Kesehatan karena tidak berkaitan langsung dengan kebutuhan medis. Selain itu, tindakan operasi akibat cedera yang disebabkan oleh kesengajaan melukai diri sendiri tidak dapat diklaim melalui BPJS Kesehatan.
BPJS Kesehatan juga tidak menanggung operasi yang dilakukan di rumah sakit luar negeri. Program JKN hanya berlaku untuk fasilitas kesehatan di dalam negeri yang telah bekerja sama dengan BPJS Kesehatan. Operasi yang tidak mengikuti prosedur rujukan, seperti pasien yang langsung datang ke rumah sakit tanpa rujukan dari fasilitas kesehatan tingkat pertama, berisiko tidak dijamin.
Meski memiliki sejumlah pengecualian, cakupan operasi yang ditanggung BPJS Kesehatan tergolong luas. Mengacu pada Peraturan Menteri Kesehatan Nomor 28 Tahun 2014 tentang pedoman pelaksanaan JKN, terdapat sedikitnya 19 jenis operasi yang dapat dijamin.
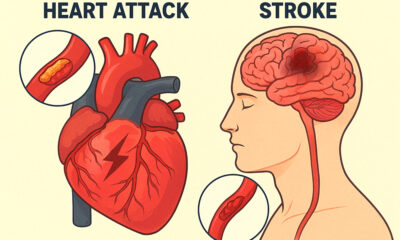
Beberapa di antaranya meliputi operasi jantung, operasi caesar, pengangkatan kista dan miom, operasi tumor, usus buntu, batu empedu, hingga bedah kanker. BPJS Kesehatan juga menanggung operasi katarak, hernia, amandel, bedah mulut dan odontektomi, penggantian sendi lutut, serta tindakan timektomi, sepanjang memiliki indikasi medis yang jelas.
Agar operasi dapat dijamin BPJS Kesehatan, peserta wajib mengikuti alur layanan yang telah ditetapkan. Proses diawali dari fasilitas kesehatan tingkat pertama, seperti puskesmas atau klinik terdaftar. Jika diperlukan tindakan lanjutan, dokter akan memberikan surat rujukan ke rumah sakit.
Selain mengikuti prosedur rujukan, peserta juga harus menyiapkan dokumen yang dibutuhkan, yakni kartu BPJS Kesehatan atau Kartu Indonesia Sehat (KIS), surat rujukan resmi, serta kartu pasien dari rumah sakit tujuan. Dengan memenuhi seluruh persyaratan tersebut, peserta dapat menjalani operasi tanpa terbebani biaya tambahan. (ARI)
-

 EKBIS09/06/2026 10:30 WIB
EKBIS09/06/2026 10:30 WIBRupiah Jebol Rp18.200 per Dolar AS
-

 RIAU09/06/2026 18:29 WIB
RIAU09/06/2026 18:29 WIBPositif Sabu, ASN Satpol PP dan Kepala Dusun di Bengkalis Diamankan Polisi
-

 NASIONAL09/06/2026 17:00 WIB
NASIONAL09/06/2026 17:00 WIBNama Raffi Ahmad Muncul di Persidangan, KPK: Belum Ada Bukti Keterlibatan
-

 POLITIK09/06/2026 12:30 WIB
POLITIK09/06/2026 12:30 WIBIstana Tegaskan Belum Ada Rencana Reshuffle Besar Kabinet Merah Putih
-
DUNIA09/06/2026 12:00 WIB
Houthi Umumkan Larangan Kapal Israel Melintas di Laut Merah
-
RAGAM09/06/2026 14:30 WIB
Panduan Lengkap Cara Buat Akun SSCASN Pendaftaran PPPK Sekolah Rakyat 2026
-

 NUSANTARA09/06/2026 16:00 WIB
NUSANTARA09/06/2026 16:00 WIBPolda Sumut Bongkar Peredaran Sabu Lintas Provinsi
-

 NUSANTARA09/06/2026 15:30 WIB
NUSANTARA09/06/2026 15:30 WIBBegal Motor di Langkat Tak Berkutik Setelah Dihadiahi Timah Panas